はじめに
こんにちは!市川です!
僕の自己紹介はコチラ

循環器内科医としての病院勤務の傍らで、国際山岳医(DiMM)として以下のような活動をしています。
✔️登山者検診/登山者外来による予防・登山サポート
✔️赤岳鉱泉山岳診療所を運営(日本で唯一冬季診療も行っている診療所)
さらに「登山をもっと安全に」をミッションとしてブログを通じて登山における医学的内容を発信しています。
市川智英
今日のテーマは「低体温症心肺停止の現実とガイドラインの限界」についてです。
「低体温症なら長時間の心停止であっても助かる」と聞いたことはありませんか?
これは事実ですが、現実は甘くはありません。

先日、低体温症心肺停止例に対して数時間にもおよぶ心肺蘇生を行い、病院まで繋いだものの救えなかった事例がありました。
その事例から低体温症に関するガイドラインの『行間』や『限界』を感じました。
国際低体温症レジストリー(International Hypothermia Registry)によると、
「低体温症CPAの生存率は36%」と報告されています。
2024年における日本全国での心肺停止の生存率が、
- 全体 6.6%
- 目撃あり心原性心肺停止 15.3%
であることを考えると、低体温症は2倍以上の生存率であり、生存率が高いことは事実です。
しかし、現実的には「低体温症心肺停止で助かるのは3人に1人」です。
この数値には市街地での低体温症事例も多く含まれていますので、山岳地帯となると救命率はさらに低くなります。
- 山岳地帯での低体温症心肺停止の現実的な生存率は?
- HOPEスコア:低体温症心肺停止の生存率を予測する
- ECMO(経皮的人工心肺)の限界
- 「温めるまでは死んでない」は正しいのか?
- どんなときに蘇生を断念すべきか?
低体温症心肺停止は予後が良い
温めるまで(病院搬送するまで)、絶対に諦めるな
この2つの言葉はいずれも正しいですが、果たしてその具体的数値をどのくらいの人が把握しているでしょうか?
山岳地帯での救命処置は非常に大変です。
時に救助者の危険も伴います。
「目の前の患者がどのくらいの確率で助かるのか?」
これをできるだけ正確に予測・把握することは、救助者の安全にも繋がります。
今回は、一般的にはあまり語られない“低体温症心肺停止に対する心肺蘇生の裏の面”を書いてみました。
できる限りかみ砕いて書いたつもりではいますが、内容的には山岳医療従事者向けになっており、一般登山者にはやや難しい内容かもしれません。
しかし、この知識はいざというときにあなたの心と体を守ります。
是非、最後まで閲覧いただければ幸いです。


参考文献(本記事の根拠)
本記事は、以下の世界的な主要ガイドラインを統合・整理しています。
- ERC ガイドライン2025 特殊な環境における蘇生(欧州蘇生協議会)
- AHA ガイドライン2025 特殊な環境における蘇生(アメリカ心臓協会)
- WMS 低体温症ガイドライン 2019
- ICAR MedCom 雪崩埋没者管理の勧告2023 (国際山岳救助委員会)
上記以外にも、多くの低体温症心肺停止に関する文献と自分自身の経験を元に記事を作成しました。
全部リンクを貼ってありますので、是非、原本のガイドラインも当たっていただけると勉強になると思います。
「こんなにたくさん読めないよ」という方は、どれか1つだけ選ぶなら、ERCガイドライン2025が一番まとまっており、かつ具体的なのでオススメです。
低体温症心肺停止の現実
- 雪崩埋没:5時間45分
- 25歳女性、ECMO→完全回復
- Kosinski, S. et al. Resuscitation. 2016; 105:e21-e22.
- 純粋な低体温症:8時間42分
- 31歳男性、3時間42分CPR+5時間ECMO→完全回復
- Forti A, et al. Ann Emerg Med. 2019;73(1):52-57.
- 登山×医療ブログ記事
これらは確かに素晴らしい記録であり、「こんなに長時間心停止していても救命できる」、しかも「後遺症なく日常生活に復帰できる」という事実は医師としても誇らしい気持ちになります。
一方で、こういった輝かしい報告を聞くと、
「No one is dead until warm and dead」すなわち、病院に繋げば多くが助かるのではないかと”錯覚” してしまいますね。
これらはチャンピョンケースであり、目標にすべきではありますが、現実も知っておく必要があります。
国際低体温症レジストリー(International Hypothermia Registry)によると、
「低体温症CPA73例の生存率は36%」と報告されています。
この内訳を見てみましょう。
国際低体温症レジストリー:低体温症CPAまとめ
| 生存者26例 | 非生存者47例 | 生存率 | ||
|---|---|---|---|---|
| 年齢 | 45歳 (16〜78歳) | 37歳 (13〜61歳) | ー | |
| 発生場所 | 全体 | 26例 | 47例 | 36.5% |
| 山岳 | 11例(42%) | 37例(79%) | 22.9% | |
| 市街地 | 9例(34%) | 5例(11%) | 64.3% | |
| 水難 | 水難6例(23%) | 5例(11%) | 54.5% | |
| CPR(心肺蘇生)時間 mean±SD | 29±387分 | 120±101分 | ー | |
| 病着時深部体温 median[IQR} | 24.9℃ [22.2,25.5] | 25.6℃ [23.0,28.1] | ー | |
| 病着時血清K値,mmol/L | 3.5±0.9 | 6.5±2.5 | ー | |
| ECMO使用 | 16例(62%) | 27例(61%) | 37.2% | |
山岳地帯に限ると、生存率は22.9%と下がります。
この要因としては、やはり搬送に時間がかかる=CPR時間が長くなることで、組織が壊死し始め(血清K値が上昇)、救命できなかったものと推定されます。
- 山岳地帯での低体温症心肺停止の生存率は22.9%
- 4~5人に1人が救命できる
残念ながら、「病院までつなげたとしても8割近くの方はお亡くなりになる」という現実は知っておきましょう。
病院までたどり着けないケースも多くありますので、そこまで含めれば、かなり厳しい現実が待っています。
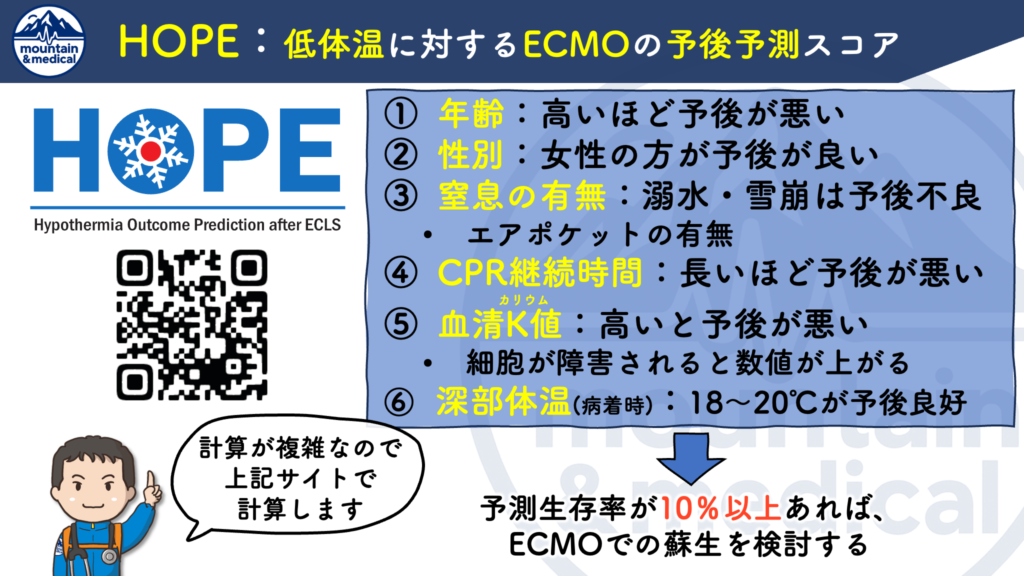
救命できる希望はあるのか⁈:HOPEスコアで生存率を予測する
HOPEスコアとは、
低体温症心肺停止に対してECMOを導入することでどのくらい救命できるか予測するスコアです。
- 年齢:高いほど予後が悪い
- 性別:女性の方が予後が良い
- 窒息の有無:溺水・雪崩は予後不良
- エアポケットの有無
- CPR継続時間:長いほど予後が悪い
- 血清K(カリウム)値:高いと予後が悪い(正常値は3.5〜5mmol/L)
- 細胞が障害されると上昇。
- 過去にはK8mmol/L以上だと救命困難とされ、蘇生中止判断に使用されたことも。
- 深部体温(病着時):18〜20℃ぐらいが予後良好
一般的にはHOPEスコアでの予測生存率<10%であれば、ECMO導入を断念します。
Pasquier M, et al. Resuscitation. 2018;126:58-64.



HOPEスコアは外部検証も行われており、臨床現場での有用性が確認されています。
また、ERC2025、WMS2019などの最新ガイドラインでも、低体温心肺停止患者のECMO適応判断にHOPEスコアの使用が推奨されています。
低体温症CPA(心肺停止)に対しては・・・
- アドレナリン(薬剤)は大して役に立たない
- AED(電気ショック)もあまり役に立たない
- CRP(心肺蘇生)は重要だが、それだけでは蘇生できない
- 復温(体温を戻す)しないとどうしようもない
- CPAになるほど重症低体温の体温を山中では戻せない
でしたね。
しかし・・・、
- 低体温症CPAでは代謝が落ちているので長時間心停止でも救命の見込みがあります。
そのため
低体温症CPAの予後を分けるのは、「いかに早くECMO(人工心肺)を回して、循環維持と体温回復をできるか」とされています。
ただし、全ての低体温症CPAをECMOに繋げば救命できるのかというと、残念ながらそんなに甘くはありません。
前述のレジストリーでは、ECMO使用例の生存率は37.2%です。
山岳救命現場では、救助者の安全も非常に重要であり、2次遭難は絶対に避けるべきです。
「今、目の前にいる傷病者(低体温症CPA)がどのくらいの確率で救命できるのか」
それを把握しておくことは重要です。
そのためのツールとして使用できるのが“HOPEスコア”です。
(本来は病院に着いた後でECMOの適応があるかどうかを判断するスコアなので、山中で使うには工夫が必要です。)

計算式はかなり複雑なので・・・
こちらのサイト👇に入力してECMOを導入した際の生存率を計算するのが一般的です。
HOPEスコア計算サイト
山中でのHOPEスコアの使い方のポイント
山中であってもおよその生存率を把握しておくことは、
“心臓マッサージを継続する活力”にもなれば、“救助者の安全を優先する判断”にも繋がります。
実際の山中では、
- ①年齢、②性別、③窒息の有無、④心肺蘇生時間は分かりますが、
- ⑤血清K値、⑥深部体温はわかりませんので推測するしかありません。
【”K値”と”体温”の予測】※市川の独断と偏見で決めてます
- ⑤血清K値は4〜8mmol/Lで見込む
- 純粋な低体温症CPA+適切なCPR:5mmol/L程度
- 窒息あり or 不十分なCPR:8mmol/L以上
- ⑥深部体温は、
- 一般的には25℃ぐらいを想定
- 生存率を高く見積もりたいなら18℃を想定
⑥深部体温は前述の通り、心肺停止になるほどの状況であれば、28℃未満であることがほとんどです。
なので、レジストリー結果からも“最初から25℃ぐらいに想定”して救命に挑みましょう。
あるいは・・・、HOPEスコアで最も生存率が高く出る体温は18〜20℃です。
したがって、少しでも救命につなげることを優先するなら、あえて深部体温18℃と見込むのもアリでしょう。
問題は⑤血清K値です。
かつては血清K値のみで救命できるかどうかを判定していたぐらいに生存率に大きく影響します。
しかし、山中での計測は難しいです。
- 正常値は3.5〜5mmol/L
- 心肺停止では細胞死により急激に上昇する
- 低体温状態では代謝が低下することからK値は上がりにくい
- 窒息(雪崩埋没など)ではK値は上がりやすい
- K≧8mmol/Lは救命困難の目安
- 純粋な低体温症CPA→5mmol/Lぐらい?
- 窒息を伴う、不十分なCPR→8mmol/L以上?
※上記値は僕の主観マシマシの数値でほとんど根拠はありません😥
しかし、過去に「低体温症CPAに4時間以上CPRを継続→K4.8mmol/L」という報告があります。
また、僕自身の経験として5時間以上にわたるCPR(不十分な時間あり)で、病着時K8.1mmol/Lでした。
上記を踏まえて、低体温症CPA:現場蘇生判断アルゴリズムを見てみましょう。


HOPEを計算してみよう
実際に上記サイトを用いてHOPEスコア(生存率)を算出してみましょう。


例えば・・・
60歳男性で窒息なし(純粋な低体温症)であれば、2時間心臓マッサージをして病院に繋いだ場合
仮に深部体温18℃、不十分なCPRで血清K8mmol/Lとすると、
→生存率17%!
救命はかなり厳しいけど、なんとか救命できれば・・・というところですね。
実際にはもう少し深部体温が高い可能性があるので厳しいかもしれません。
しかし、適切なCPRが出来ており、血清K5mmol/Lと見込める場合には、
→生存率46%まで上昇!
これなら5割近くは救命できるわけなので、救命努力をする価値は十分にあります。
全くの同条件であっても「窒息なし→あり(雪崩埋没など)」となっただけで・・・
→生存率3%へ低下!
これはほぼ救命は不可能と考えてもいい数値です。
※HOPEスコアはあくまで予測スコアであり、絶対的な生存率ではないことはご理解下さい。特に今回は深部体温、血清K値を推定で入れているため正確な値ではないことを理解した上でご利用下さい。
コラム:低体温症CPAは意外と助からない⁈
どうでしょうか?
こうしてHOPEスコアを計算してみると、「意外と生存率が低い」という現実が見えてきますね。
山岳医療従事者のなかには、
No one is dead until warm and dead
(温めるまで、死んでいない)
がとても頭の中に残っていて、低体温症CPAは努力さえすれば多くが助けられると思っている方が少なくないのではないでしょうか。
しかし、実際のレジストリーを見ても、HOPEで計算してみても、そんなに甘くはありません。
ただし・・・
通常のCPAにおいては、「CPR(心肺蘇生)開始後35分以上経過すると生存率は1%にも満たない」とされているので、そこと比較すると「低体温症CPAはいかに助かりやすいか」がわかります。



低体温症CPAが助かりやすいのは紛れもない事実で、全力で救命努力をすべきです。
しかし、大半が助かるほど甘くはないので、救助者の安全も考慮しつつ全体のバランスを考えて救命処置を行う必要があります。
ECMOの限界
ECMO(人工心肺)は低体温症CPAの要となる治療ですが、万能の治療ではありません。
ECMOにも様々な弊害があります。
低体温症心肺停止事例をなんとか命を繋ぎつつ、ECMO可能な病院へ搬送できたとして・・・
1. 抗凝固療法による「致死的出血」:最大の弊害
ECMOを回すには、回路内での血液凝固を防ぐためにヘパリン(血液サラサラの薬)の投与が必須です。
これが、低体温症CPA症例では致命傷になりえます。
- 機序:
- 低体温性凝固障害: 酵素活性の低下と血小板機能不全により、もともと低体温は凝固能異常≒血が止まりにくい状態です。
- 外傷との複合: 長時間の心肺蘇生による肋骨骨折・肺損傷がある状態でヘパリンを入れると、制御不能な大出血を起こす可能性がある。
- 結果: 肺胞出血による呼吸不全、血胸によるショック、頭蓋内出血などで死に至る。
2. 再灌流障害
冷えて代謝が落ちていた組織に、ECMOで急激に温かい血液が流れることで起きる障害です。
- 機序:
- 虚血中に細胞内に溜まっていた乳酸、カリウム、炎症性サイトカイン、活性酸素などの「毒素」が、血流再開とともに一気に全身へばら撒かれます。
- これが「ショック(血圧低下)」や「多臓器不全」を引き起こすことがあります
さらにはECMOを維持するには多額のお金と医療従事者の労力が必要になります。
医師・看護師・臨床工学技士が24時間つきっきりになります。
したがって、救える命を見極めてECMOを導入する必要があります。
そのためにあるのが”HOPEスコア”です。
HOPEスコアで生存率が10%以上見込めるのであれば、ECMOを回して救命努力をするというのが一般的です。
復温優先のガイドラインは本当に正しいのか?
- 低体温症CPAでは、心筋の電気的反応性が消失しており、除細動や薬剤は無効
- 低体温症CPAの予後を分けるのは、「いかに早くECMO(人工心肺)を回し、全身循環と体温回復をできるか」
最新の各種低体温症ガイドラインは口をそろえて上記を訴えています。
つまり、「いかに早く病院に繋ぐか」に焦点が当てられています。
確かに多くの文献がそれが救命するためには正しいことを示しています。
しかし・・・



現実的には「どうしてもすぐに搬送できない」というケースも存在します。そのような場合には為す術がないのでしょうか?
「温めるまでは、死んでない」の裏返しとして「温まらなければ戻らない」と考えられがちですが、それは正しいのでしょうか?
国際低体温レジストリ(IHR)のデータを用いて、
- 本格的な復温(ECMOなど)を行う前に心拍再開(ROSC)した症例が存在するか
- その特徴と予後を明らかにすること
を検証した文献があります。
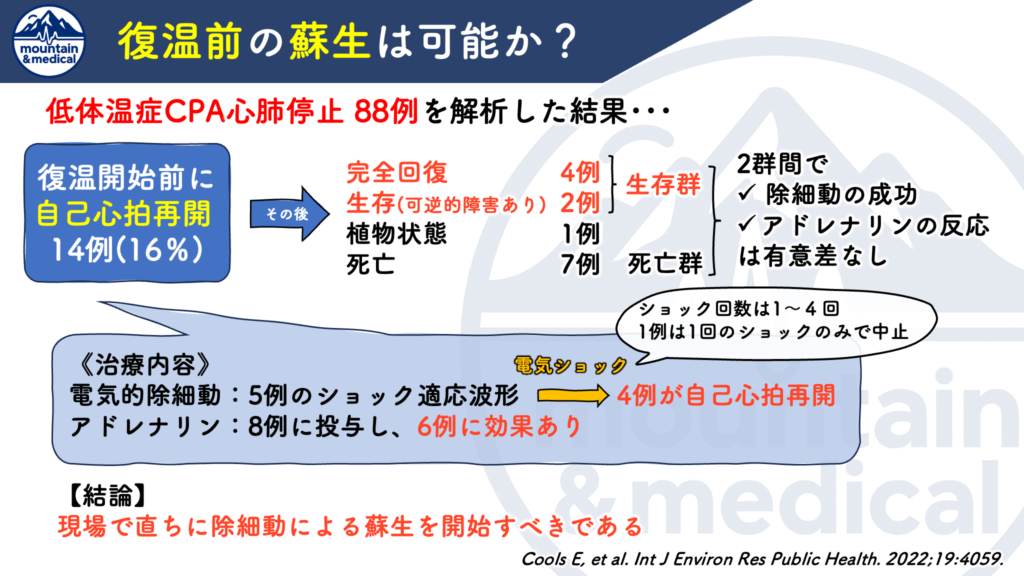

救急隊到着時に低体温症CPA 88例を解析した結果、
- 14例(16%)が復温開始前に自己心拍再開
- 完全回復4例
- 生存(可逆的障害あり)2例
- 植物状態1例
- 死亡7例
「除細動の成功」や『アドレナリンへの反応」は生存群/死亡群で差はなかったが・・・
- 復温前でも14例(16%)が自己心拍再開し、内6例が回復生存したことには意義がある
- 復温前でも積極的に電気的除細動を含めた蘇生を行うべき
と結論づけています。
Cools E, et al. Int J Environ Res Public Health. 2022;19:4059.



基本的には「ECMOでの復温優先=搬送優先」が正しいです。
しかし・・・
すぐに搬送するのが難しい環境下であれば、数回の電気的除細動や少量のアドレナリンを用いた心肺蘇生にも意味があるかもしれません。
※低体温時に過量のアドレナリンは間違いなく有害なので、少量に留めましょう。
いつまで心肺蘇生を継続すべきか?
低体温症CPA:現場蘇生判断アルゴリズム


上記アルゴリズムでは最後に「5.CPR時間≧6時間」であれば、メディカルコントロールに相談した上で蘇生断念を考慮することになっています。
これは僕自身が独自に考えた基準であり、各種ガイドラインで明確に蘇生断念とは書かれていません。
数々の心肺蘇生現場に長年携わってきた経験から、
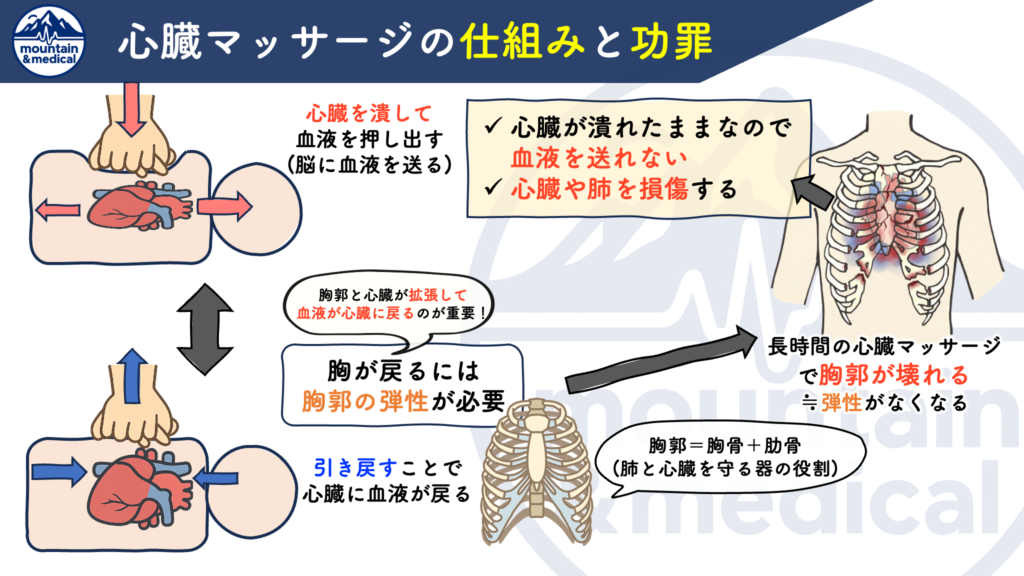
「心臓マッサージは長時間行えば胸郭(肋骨+胸骨)に大きなダメージを与えます」
胸郭の損傷は心臓マッサージの時間が長ければ長いだけ確実に起こります。
つまり、長時間の心臓マッサージによって胸郭が損傷すると、
- 心臓マッサージそのものの効果がなくなる
- 肺や心臓を損傷して救命を困難にする
となってしまうことから、質の高いCPRが不可能となり、つまりは心肺蘇生そのものに意味がなくなってしまいます。
それはすなわち死を意味します。
- ECMOまで6時間以上かかった事例で救命できた症例は極めて稀
- AHA2025には「稀に存在する」と書かれているが、個人的に検索した範囲では見つからず
- 6時間以内にECMO可能な医療機関へ搬送できないなら、適切な医療機関での復温を優先する(ERC2025 )
- 「6時間を超えるとECMOを用いても生存率が極めて低いことを意味する」と僕は解釈しています
- 低体温状態であっても臓器代謝が低下しているだけで代謝はあるため、いつか不可逆的な死を迎える
明確に6時間で不可逆的な死とする報告はありませんが、各種ガイドラインや低体温症CPA事例をまとめると、
6時間経過した地点でまだ山中(あるいは山岳診療所内)であれば蘇生できる見込みはない
と考えるのが合理的だと考えています。
長時間心肺蘇生の功罪
前述の長時間CPR(心肺蘇生)の功罪、つまり胸郭損傷は決して稀ではありません。
むしろ、長時間でなくとも頻繁に発生しています。
蘇生した患者の少なくとも3分の1は肋骨骨折、少なくとも5分の1は胸骨骨折を負うと報告されています。
このデータの大半は、標準的な蘇生時間(20〜40分程度)における合併症報告です。
ましてや1時間以上にわたる長時間CPRとなれば、
- 胸郭損傷は必発
- 肺挫傷や心損傷も十分起こしうる
と言っても過言ではありません。
加えて、低体温状態では・・・
- 胸郭の脆弱性(弾性の喪失)
- 低体温による凝固障害→出血傾向
これらが加わることで、さらに救命を困難にします。



そのため、僕としては「積極的な間欠的CPRの導入」を考慮してもいいのではないか?と考えています。
各種最新ガイドラインでは「絶え間ないCPRが原則」であり、必要に応じて「間欠的CPRも許容する」と言う立場です。
しかし、低体温症心肺停止となるような重度低体温症(深部体温<28℃)では、理論的には間欠的CPRは臓器損傷を進行させないと考えられます。(「間欠的CPRの医学的根拠」参照)
そうであれば、積極的に間欠的CPRを導入することで、胸骨圧迫(心臓マッサージ)の時間を1/2〜1/3に短縮できるため長時間CPRによる功罪が発生しにくいのではないかと推測しています。
長時間のCPRが見込まれる場合のみ
- 積極的に間欠的CPR(5分CPR/5〜10分休止)を行う
- 搬送以外では休止中にも人工呼吸は行う
- 5分間のCPR中には質の高い心臓マッサージと人工呼吸が必須
こういった方法も選択肢になるのではないかと考えています。
※間欠的CPRの優位性を検証した研究・文献はありません。あくまで個人的見解です。
まとめ
まとめです!
- 低体温症心肺停止の救命率は36%
- 山岳エリアでは救命率22.9%
- 生存者と非生存者の平均CPR時間
- 生存者29分
- 非生存者120分
上記の通り、低体温症心肺停止でも残念ながら多くは救えないと言う事実があります。
そこにはやはり山岳地帯から病院までの搬送に時間がかかるという問題があります。
少しでも救命率を上げるためには、
- 搬送出来ない場合でもAEDを適正に使用した心肺蘇生
- 間欠的CPRを上手く活用する
と言った工夫が必要です。
それでも厳しい場合には、
- HOPEスコアの有効活用
- 長時間CPRでの蘇生断念
といった選択も救助者の安全のためには考慮する必要が出てくるでしょう。
今回はかなり突っ込んだ事をいろいろ書いたので、苦言を呈する意見もあるかもしれません。
ガイドラインは基本的には正しいが、絶対的ではありません。
だからこそ定期的に改訂されていくのです。
特に山岳医療のような症例が限られるような状況ではエビデンスも蓄積しにくく、時にはガイドラインが間違うこともあります。
今回は低体温症心肺停止における裏側のネガティブな部分にスポットを当ててみました。
山岳医療を学んでいると「低体温症心肺停止は常識外れな心停止時間でも蘇生できることがあるため、絶対に諦めてはいけない」と強く言われます。
その信念自体は間違ってはいませんが、低体温症心肺停止であってもまだまだ救命できない命が多いのだという事実は知っておく必要があります。
救えなかった時の心のダメージは大きなものがあります。
知識をつけて心と体を守りましょう。
最後まで閲覧いただきありがとうございました。


コメント