- 当サイトではアフィリエイトリンクを使用しています。
はじめに
こんにちは!市川です!
僕の自己紹介はコチラです

循環器内科医としての病院勤務の傍らで、国際山岳医(DiMM)として以下のような活動をしています。
✔️登山者検診/登山者外来による予防・登山サポート
✔️赤岳鉱泉山岳診療所を運営(日本で唯一冬季診療も行っている診療所)
さらに「医療から登山をもっと安全に」をミッションとしてブログを通じて登山における医学的内容を発信しています。
新緑が美しい5月。
そろそろ夏山シーズンに向けて始動し始めた方も多いのではないでしょうか?

登山から帰って数日してから熱が出て、なんだか体がだるいんです……
こんな経験をしたことはありませんか?
実はその発熱、マダニ媒介感染症かもしれません。
「ただの疲れ」「夏風邪」と思って様子を見ているうちに重症化してしまう可能性があります。
ということで、今日のテーマは「マダニ媒介感染症:マダニ媒介5疾患地域別マップ」です。
「あなたが登る山によって、警戒すべきマダニ感染症は違います」
ツツガムシ病、日本紅斑熱、SFTS、ライム病、ダニ媒介脳炎——この5つの代表的なマダニ媒介感染症を、登山者の視点から「地域別」に整理してお伝えします。
僕がこの記事を今書くことにした理由は、マダニ媒介感染症の新展開がここ数年で3つあったからです。
- 2024年6月、致死率が高いSFTSに対する世界初となる治療薬が国内承認された
- 2024年9月、ダニ媒介脳炎(TBE)に対するワクチンが国内で発売された
- 2025年に「マダニ感染症の地図」が大きく塗り替わった
マダニはスズメバチなどと違って、刺されても痛み・腫れがまったくありません。
さらに下山後数日〜数週間してから媒介感染症を発症するので、登山との関連に気が付かず、診断がつかないうちに進行してしまうというスズメバチとは違うタイプの厄介さを抱えています。
マダニ媒介感染症は「知らないと診断がつかずに致命的な状況に追い込まれる」ことがある一方で、「知っていれば適切な治療で速やかに治癒する」ことも多い疾患です。
登山者にとってマダニは切りたくても切り離せません。
ぜひ、今回の記事で適切な知識を手に入れて、安全に山を楽しみましょう!
- 登山者が知るべき5つのマダニ媒介感染症
- 登る山の”地域別”で警戒すべき疾患
- 2025年の最新動向——致死率約3割のSFTSが関東・北海道へ拡大
- 2024年の大進展——SFTS治療薬ファビピラビル承認とTBEワクチン TicoVac® 発売
- マダニに咬まれた時の正しい対応——Do or Don’t
- 下山後の発熱で命を守る受診のコツ——医師に伝えるべき情報
「あなたの登る山」で覚えるマダニ媒介5疾患地域別マップ
本来はマダニ媒介感染症を解説するには、マダニの種類よって媒介する感染症が異なるので、マダニの種類別で解説するのが正攻法だと思います。
しかし、僕自身、虫は苦手なんですよね…😅
個人的には以下の理由から、マダニの種類を覚える前に、まず登る地域別で覚えるほうが合理的だと考えています。
- マダニに刺されていることに気が付かないことも多いので、刺されたマダニの種類がわからない
- マダニの唾液には麻酔様成分が含まれ、咬まれた瞬間は無痛。発見が数日後になることも珍しくありません
- 刺しているマダニを見つけても素人が鑑別するのは難しい
- 専門家でも顕微鏡で触肢や楯板の細部を観察して同定する世界です。
- マダニに刺された=病気を発症するわけではない
- ダニのウイルス・細菌保有率は数%、咬着時間が短ければ感染リスクも下がります。
- マダニの種類に詳しいと、逆に余計な不安を抱えるかもしれません😅
なぜ地域によって分けるのか?
- マダニ・ツツガムシの種類が地域によって違う
- 各マダニが運ぶ病原体も決まっている
そのため、結果的に地域別に罹患する疾患が変わることから、僕がおすすめするのは、「自分が登る山」を起点に必要なものだけ覚える方法です。
マダニが媒介する感染症で代表的なものは以下の5つです。
左から順に発生頻度が多い←→少ないとなっています。
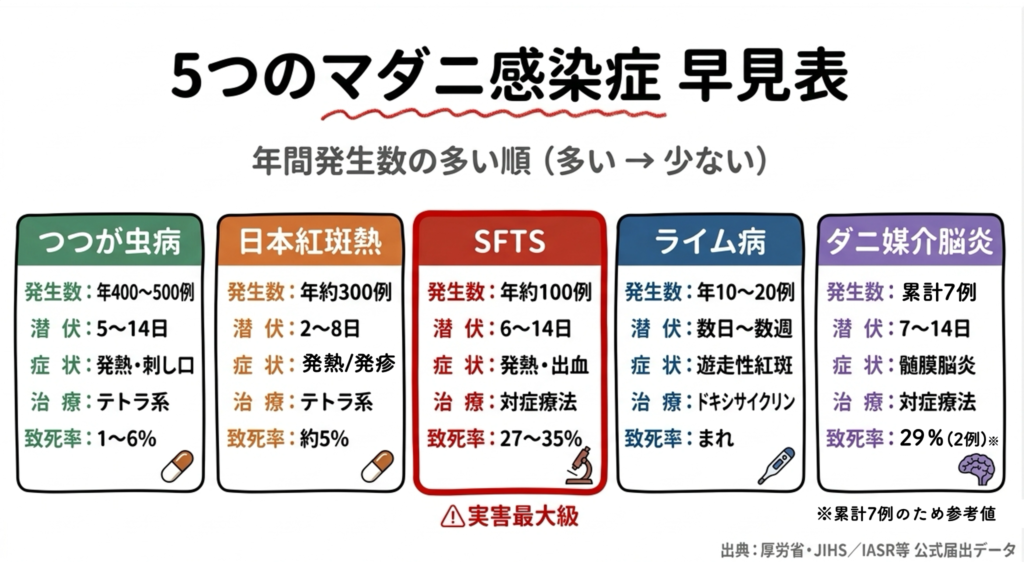




いきなり5つも覚えられないよ…



安心してください。
5疾患の中で比較的頻度が高く、致死率も高いのがSFTS(重症熱性血小板減少症候群)です。
他はかなり稀だったり、治療法が確立しているため、まずは最も警戒すべきSFTSだけでも”なんとなくでいい”ので覚えておいてください。
マダニは山中で対処するわけでなく、下山後に対応するので”なんとなく”覚えているだけで十分なんです。
それでは上記5疾患がどのように地域に分布しているのか一目でわかる「マダニ媒介5疾患地域別マップ」を公開します!
じゃ~~~ん!
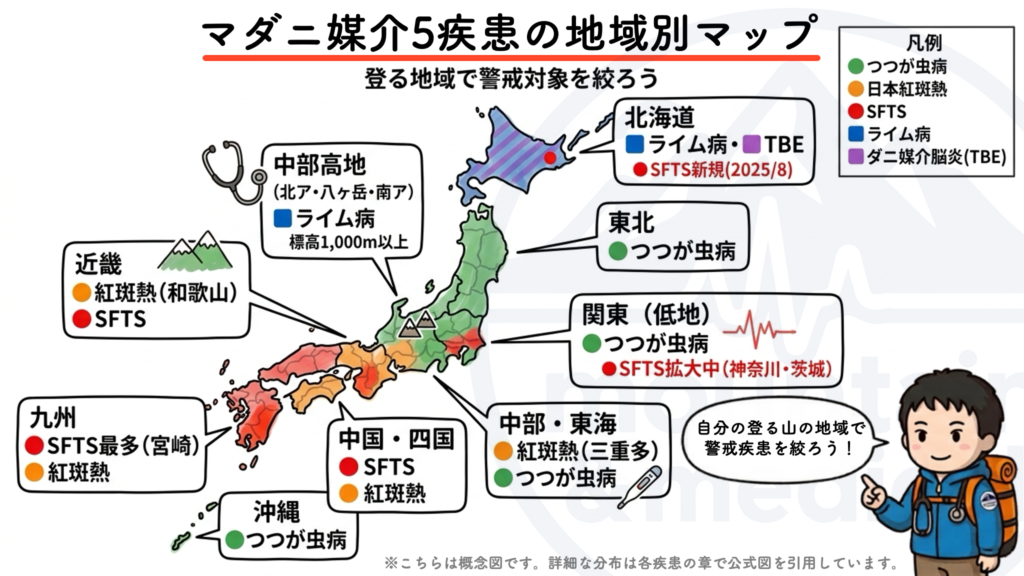

表にするとこんな感じになります👇️
| 地域 | 🟢ツツガムシ病 | 🟠日本紅斑熱 | 🔴SFTS | 🟦ライム病 | 🟪ダニ媒介性脳炎 |
|---|---|---|---|---|---|
| ① 北海道 | ✗ なし | ✗ | ⚠️ 新規(2025/8) | ◎ 161例 | ◎ 全例 |
| ② 東北 | ◎ 多 | ✗ | ⚠️ 新規(秋田) | — | ✗ |
| ③ 関東(低地) | ◎(千葉多) | △(千葉50-99) | ⚠️ 拡大中(神奈川・茨城) | △(高地) | ✗ |
| ④ 中部・東海 | ○ | ◎(三重最多級) | ○(静岡・愛知) | — | ✗ |
| ⑤ 本州中部高地 | ○ | △ | ✗ | ◎(標高1,000m+) | ✗ |
| ⑥ 近畿 | ○ | ◎(和歌山) | ◎(和歌山・京都・兵庫) | ✗ | ✗ |
| ⑦ 中国・四国 | ○ | ◎ | ◎(高頻度) | ✗ | ✗ |
| ⑧ 九州 | ◎(鹿児島最多) | ◎ | ◎(宮崎国内最多) | ✗ | ✗ |
| ⑨ 沖縄 | ◎(50-99) | ✗ | △(1例) | ✗ | ✗ |
- ツツガムシ病は北海道を除く全国でみられる。季節的には秋と春が多い。
- 日本紅斑熱は西日本中心
- SFTSは西日本中心だったのが2025年から関東、東北、北海道でも感染例が報告されるようになり、感染の広がりに注意!
- ライム病は北海道と中部山岳地帯のみ(涼しいところ)
- ダニ媒介脳炎は現時点では北海道のみ。非常に稀だが、致死率が高く、死亡しなくても大きな後遺症を残す危険な疾患。
マダニ関連5疾患の地域別マップとこのポイントまとめを頭の片隅に置いて読み進めてみてください。
それでは、それぞれの疾患を順に見ていきます!
SFTS — 致死率約3割、2024年にやっと治療薬が承認された病気
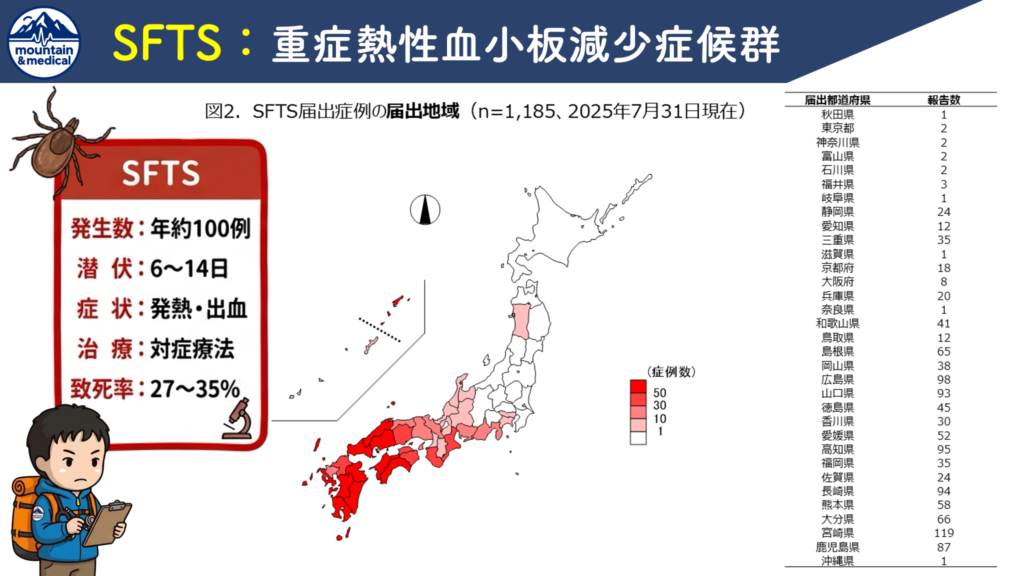

関東以西の里山・中級山岳に登る人に、まず覚えてほしい病気がSFTSです。
SFTS(重症熱性血小板減少症候群)とは、2011年に中国で報告され、日本では2013年に初めて患者が確認された比較的新しいマダニ媒介性のウイルス感染症です。
フタトゲチマダニ、キチマダニ、タカサゴキララマダニなどが媒介し、病原体はSFTSウイルスというそのままの名前がついています。
従来は西日本を中心に患者が発生していましたが、近年は東日本でも確認されるようになり、感染地域が拡大しています。
2025年にはこれまで報告がなかった秋田県、神奈川県、岐阜県から届け出があり、さらに2025年8月には北海道と茨城県から届け出があり、それぞれ推定感染地域に追加されています。
要注意ポイントと注目ポイントは以下のとおり
- 感染経路の多様化
- 非常に高い致死率
- 2024年8月に世界初の治療薬が登場!
多様化する感染経路
マダニの感染症と聞くと「森の中で直接噛まれる」ことだけを想像しがちですが、現在は以下の3つの経路が確認されており、認識をアップデートする必要があります。
- マダニからの刺咬(主要因): ウイルスを保有するフタトゲチマダニやタカサゴキララマダニなどに血を吸われることで感染します。
- 感染動物からの直接感染(近年増加中): 発症しているネコやイヌの体液(血液、唾液、尿など)に直接触れることで感染します。特に動物病院の獣医療関係者や、看病をした飼い主が感染するケースが社会問題化しています。
- ヒトからヒトへの感染(稀): 2024年3月、国内で初めての医療従事者へのヒト‐ヒト感染が報告されました(患者死後処置時の血液曝露)。急性期の重症患者の血液や体液、気道飛沫などに直接触れることで、感染する可能性があります。
非常に高い致死率🌡️



「登山から1週間ほど経ってから、熱と下痢が出た」というパターンが要注意!
- 潜伏期間: マダニ刺咬の場合は 6〜14日。
- 主な症状:
- 発熱
- 激しい消化器症状(吐き気、嘔吐、腹痛、下痢、下血)
- 全身の強い倦怠感
- 重症化すると…
ウイルスが体内で増殖すると、血液中の血小板と白血球が著しく減少します。重症化が進むと、多臓器不全や脳炎症状(精神錯乱、意識障害、昏睡、痙攣など)を引き起こします。
- 致命率: 厚生労働省・国立感染症研究所のデータによれば、国内の致死率は 約27〜35% にものぼり、極めて危険な感染症です。
国内の症例解析では、
- 2013〜2017年の133例で致死率27%
- 年齢中央値73歳
- 死亡例の94%は発症後2週間以内に死亡
- 感染した犬猫の体液から感染した事例を報告
- 174例のシステマティックレビューで致死率35.1%
- 年齢:死亡群75.9歳、生存群67.9歳
- 予後不良因子:高齢、発症から入院までの期間が短い、出血症状、意識障害
と報告されています。
Kobayashi Y, Kato H, et al. Emerg Infect Dis. 2020
Yokomizo K et al. Int J Environ Res Public Health. 2022



感染者の90%が60歳以上で、高齢者の死亡リスクが高い点は注意です。
60〜70歳代の登山者が多い日本国内では“中高年登山者のリスクが特に高い”ことは頭の片隅に置いといてください。
治療法の最新アップデート
長らくSFTSには有効な抗ウイルス薬が存在せず、対症療法に頼るしかありませんでしたが、近年大きな進展がありました。
- 世界初の治療薬登場
2024年6月24日、ファビピラビル(アビガン®)が世界で初めてSFTSの適応で承認されました!
承認の根拠となった単群試験では、登録26例(解析23例)の28日死亡率が17.3%(4/23例)と、過去対照群の27〜31%と比較して約10%の致死率低下が示唆されています。



致死率が高かっただけに、ようやく「治療選択肢ができた」と言えるのは大きな前進です
ツツガムシ病と日本紅斑熱 — 治療薬は同じ、見分けるポイント
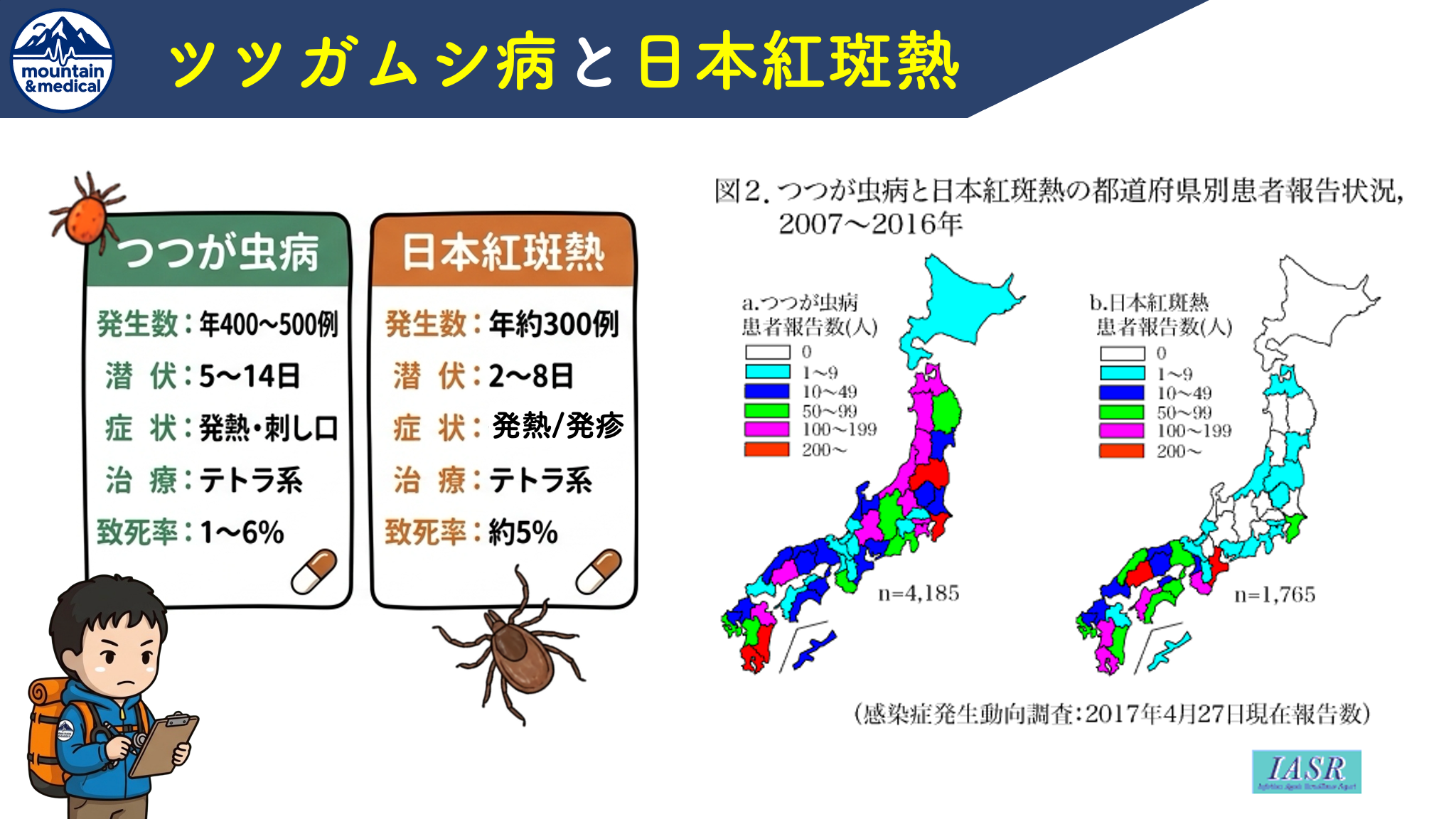

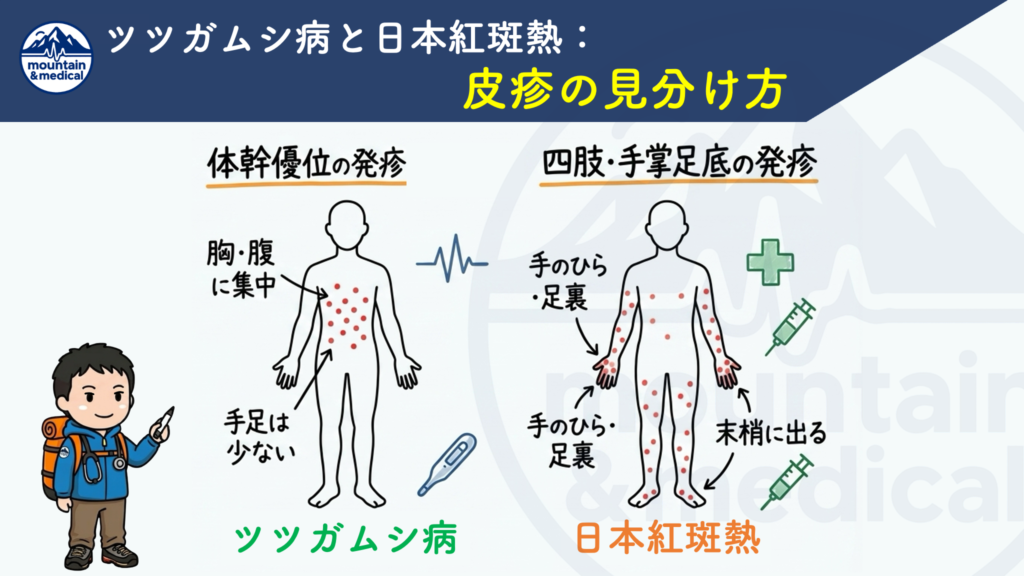
この2つの疾患は、いずれも「発熱」「発疹」「刺し口(ダニの刺咬痕)」という三大主徴を呈するため初期症状が非常に似ています。また、ダニ媒介感染症の発生頻度としては2大疾患になります。
しかし、媒介動物や皮疹の広がり方、重症化のリスクに明確な違いがあります。
| 項目 | ツツガムシ病 | 日本紅斑熱 |
|---|---|---|
| 病原体 | Orientia tsutsugamushi (オリエンティア・ツツガムシ) | Rickettsia japonica (リケッチア・ジャポニカ) |
| 媒介動物 | ツツガムシ類(ダニの一種。フトゲ、タテ等) | マダニ類(キチマダニ、フタトゲチマダニ等) |
| 潜伏期間 | 5〜14日(比較的長い) | 2〜8日(比較的短い) |
| 発疹の発生部位 | 体幹(胸や腹)から始まり、四肢へ向かう(遠心性) ※手掌・足底には出にくい | 四肢末梢(手足)から始まり、体幹へ向かう(求心性) ※手掌・足底にも高頻度で出現 |
| 刺し口 | 比較的大きく(1cm前後)、黒色痂皮が明瞭。 | 小さく(数mm)、痂皮が浅い。見つけにくいことがある。 |
| 好発時期 | 秋〜初冬、および春 | 4月〜11月(特に夏〜秋) |
| 好発地域 | 全国(北海道などを除く)。かつては東北中心だったが現在は全国化している。 | 西日本(関東以西の太平洋側、四国、九州)中心 |

この2つは、病原体は違うのですが(日本紅斑熱はリケッチア・ジャポニカ、つつが虫病はオリエンティア)、治療法は「テトラサイクリン系抗生剤が効く」という共通点があります。
早期に受診・診断さえできれば、ほぼ助かる病気です。
逆に言えば、受診の遅れが致命的になります。
- 日本紅斑熱は致死率約5%
- ツツガムシ病は致死率6%(未治療の場合)に達します。
診断・治療開始が発症6日以降にずれ込むと予後が悪くなることが知られていますので、早期診断が重要です。



下山後数日〜2週間以内に「発熱+発疹」が出たら、必ず受診時に「いつ・どこの山に登ったか」を伝えてください。
「ただの夏風邪」と片付けず、医師が登山歴を知ることで、命を守る結果につながります。
ライム病 — 「北海道だけの病気」ではない、中部山岳地帯にもいる

北海道の山に行く人、そして本州の標高1,000m以上の高地(八ヶ岳・北アルプス・南アルプスなど)に登る人に覚えてほしい病気です。
ライム病は、スピロヘータの一種であるボレリア(Borrelia)という細菌を保有するマダニに刺咬されることで感染する代表的なダニ媒介性人獣共通感染症です。
日本では主にシュルツェマダニ(Ixodes persulcatus)が媒介します。
症状は?
- 初期症状(感染数日〜数週間)
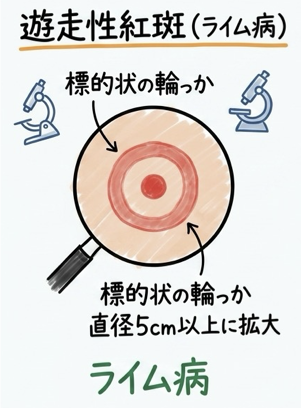
最大の特徴は、ダニの刺咬部を中心に現れる「遊走性紅斑」です(的を射たような特徴的な赤いリング状の皮疹)。マダニに咬まれた数日〜1ヶ月後に、咬着部位を中心にじわじわと拡大していきます。
また、発熱、悪寒、筋肉痛、関節痛などの強いインフルエンザ様症状を伴います。
- 進行期〜晩期症状
放置して病原体が全身に播種すると、顔面神経麻痺などの神経症状、不整脈などの心疾患(ライム心炎)、関節炎などを引き起こす厄介な疾患です。

発生場所は?
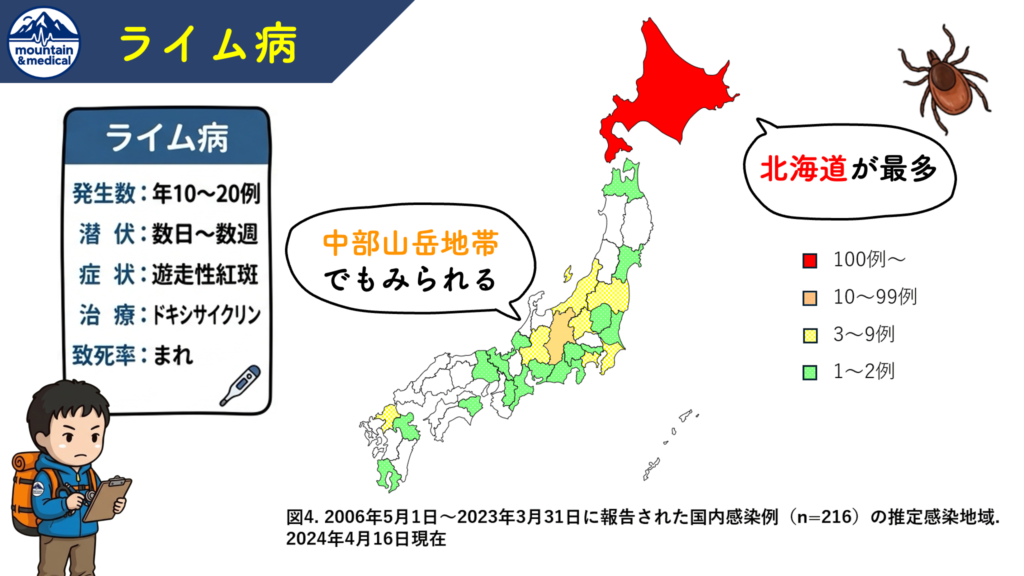
国内発生数は年間20〜30例前後で、大半が北海道です(JIHS 2024年4月公表データでは、2020年27例、2021年22例、2023年24例)。
長野県は北海道に次いで発生が多い
日本で最初にライム病患者が報告されたのは1987年の長野県です。
現在も、国内の感染報告の多くは北海道と長野県(およびその周辺の新潟県や岐阜県など)に集中しています。
媒介するシュルツェマダニは冷涼な環境を好みます。そのため、北海道では平地にも生息していますが、本州以南では概ね標高1,000m以上の亜高山帯〜高山帯にしか生息していません。
つまり、北アルプスや八ヶ岳連峰などの登山道・林道のアプローチは、まさに彼らの生息域と一致します。
治療と予防策💊
SFTS(重症熱性血小板減少症候群)がウイルス性であるのに対し、ライム病は細菌感染症であるため、早期発見による抗菌薬治療が劇的に著効します。
- 治療:
ドキシサイクリンやアモキシシリンなどの抗菌薬の内服が第一選択となります。
重症化(神経症状など)した場合はセフトリアキソン静注なども検討されます。 - 予防:
標高の高い山域に入る際は、防虫成分(ディートやイカリジン)を使用し、夏場であっても肌の露出を防ぐことが基本です。また、ダニが付着してもすぐには感染しないこと(吸血開始からボレリアの注入まで通常36〜48時間程度かかるとされます)から、下山後の迅速な全身チェックと専用のピンセット(ティックツイスターなど)での早期除去が極めて有効な予防策となります。(IDSA/AAN/ACR ライム病ガイドライン2020)



「吸血開始から感染までに36〜48時間かかる」というのはライム病に特有の現象で、ボレリアが感染するためにはマダニ唾液腺での増殖と移行に時間がかかるためです。
SFTSなど他の疾患はもっと短時間で感染しうるため、可能な限り早期に除去するのが原則です。
基本的には治る病気なのですが、問題は“診断の遅れ”とされています😓
国内データでは発症から診断までの中央値が28.5日と、約1ヶ月もかかっています。
治療開始が遅れると、心疾患など重篤化につながる恐れもあるため、「輪っか状の皮疹をみたら、医師に登山歴を伝えること」が大切です。
ダニ媒介脳炎(TBE):2024年9月、ワクチンが国内で発売


頻度は稀ですが、発症するとかなり致命的であり、ワクチンが発売された今だからこそ、「北海道の山に通う人、そして北海道の流行地域に住んでいる人にぜひ覚えてほしい病気」です。
ダニ媒介脳炎(TBE)は、フラビウイルス科のTBEウイルスによる脳炎です。
日本で分離されているのはFar-Eastern亜型といって、3亜型のなかでもっとも病原性が高いタイプです。
国内確定例は1993年の北海道函館(北斗市)の初例から、2024年時点で累計わずか7例。
媒介するシュルツェマダニ自体は本州の標高が高い山岳地帯にも生息していますが、現在のところ本州でのダニ媒介脳炎のヒト感染確定例は報告されておらず、すべて北海道です。
怖いのはその予後です。Far-Eastern亜型の致死率は20〜40%(文献により幅あり)と推定されています。
生存しても、何らかの神経学的後遺症が30〜40%に残るとされ、そのうち重症な後遺症(麻痺・てんかん等)も10%程度とされています。
特異的な治療薬はありません。対症療法のみです。
だからこそ、予防が非常に重要になります。
⭐2024年9月〜ダニ媒介脳炎ワクチンが国内発売!
日本で初めてのダニ媒介脳炎ワクチン「TicoVac®」(Pfizer社)が、2024年3月に承認、9月に発売されました。日本人での第3相試験も実施されており(Yonekawa M et al. Vaccine. 2024)、登山者にとって新しい選択肢となります。
- 接種スケジュール:0/1〜3ヶ月/5〜12ヶ月の計3回、その後3年毎にブースター
- 適応年齢:1歳以上
- 推奨対象:北海道流行地居住者、流行地への登山者・旅行者
- 新薬と聞くと不安になるかもしれませんが、もともとTBEはヨーロッパでは一般的で、EU全体で年間3000例程度発生しています。TicoVac®も50年ぐらいの使用実績があるワクチンなので、安全性・エビデンスともに十分に蓄積されています。
- TicoVac®はEuropean亜型ベースですが、メタ解析ではFar-Easternへの交差防御も示されています(Domnich A et al. 2014)。



僕は「北海道の山に毎年通う登山者で、特にヤブ漕ぎ的なルートに入る方には、TicoVac®の接種をする価値がある」と考えています。
一方で、TicoVac®が効果を認めるのはダニ媒介脳炎(TBE)のみで、他のダニ媒介感染症は防ぐことはできない点は注意してください。
補足知識:さらにマダニの世界を深く知りたい人のために…
僕自身、虫はあまり好きではなく、マダニ・ツツガムシそのものの知識はあまりありません😅
これを知っていたから役に立つかと言われれば微妙ですが、トリビアとして興味がある方だけどうぞ。


| 和名 | 学名 | 属/科 | 大きさ・特徴 | 分布 | 主な媒介疾患 | 備考 |
|---|---|---|---|---|---|---|
| フタトゲチマダニ | Haemaphysalis longicornis | チマダニ属 | 成虫3mm/飽血で小豆大/茶褐色 | 全国(西日本中心、北海道進出中) | SFTS(主要) /日本紅斑熱 | ⭐登山者最重要警戒。最多遭遇種。2025年に神奈川・北海道初報告 |
| キチマダニ | Haemaphysalis flava | チマダニ属 | フタトゲよりやや小型/黄色味のある体色 | 本州〜九州の山林 | SFTS/日本紅斑熱(補助) | フタトゲと「ペア」で見つかる。和名の「黄」が体色由来 |
| タカサゴキララマダニ | Amblyomma testudinarium | キララマダニ属 | 日本最大級/飽血で2cm超/楯板にエナメル様の金属光沢 | 関東以西〜沖縄の山林 | 日本紅斑熱/SFTS | ヒトに積極的に吸血。近年関東でも目撃例増 |
| タイワンカクマダニ | Dermacentor taiwanensis | カクマダニ属 | 楯板に白い斑紋/太く短い触肢 | 関東以西の山地・林縁 | 日本紅斑熱(主要のひとつ) | 日本のカクマダニ属で唯一の種。三重・和歌山・高知などで要注意 |
| シュルツェマダニ | Ixodes persulcatus | マダニ属 | 赤褐色/雌は楯板が体の半分/触肢細長い | 北海道全域+本州標高1,000m以上 | ライム病/TBE | ⚠️SFTSは媒介しない。本州高山が「盲点」 |
| ツツガムシ類※ | Leptotrombidium spp. | ツツガムシ科(マダニとは別系統) | 体長0.2〜0.4mm/肉眼でほぼ見えない/赤橙色/球形 | 北海道を除く全国 | つつが虫病 | 幼虫期のみヒトに吸着。フトゲ(春)・タテ(晩秋〜冬)の2種が主役 |
※ ツツガムシは厳密には「マダニ」ではありません。ダニ目の中で別の亜目(前気門亜目/Trombidiformes)に属する小型ダニです。
共通の予防 — 山に入る前と後でやること
ダニ媒介5疾患のうちワクチンがあるのは”ダニ媒介脳炎(TBE)だけ”です。
残りはすべて、「咬まれない」「咬まれたら早く気づく」「発熱したら早く受診する」がすべてです。


入山前にやること
- 長袖・長ズボン。ズボンの裾は靴下の中に入れる、または登山用スパッツで完全にふさぐ
- 明るい色の服(マダニが目で見えるように)
- 忌避剤(虫除けスプレー):DEET30%製剤、またはイカリジン15〜20%(小児にも使いやすい)
- ペルメトリン処理衣(手に入れば)
沢登り、藪漕ぎがあるような山に入る際には虫除けスプレー(DEET)やティック・リムーバーの持参をお勧めします。
下山後にやること
- 帰宅後すぐに全身チェック。マダニが好む場所は、首・耳の後ろ・腋窩・鼠径(そけい)・手首・膝裏
- 入浴して体表を流す
- 衣服はそのまま洗濯せず、まずは外で振るうかドライヤーの熱で対処(吸着前のダニを落とす)
咬まれていたら(最重要)
⚠️絶対に無理に引き抜かないでください。これが一番伝えたいポイントです。
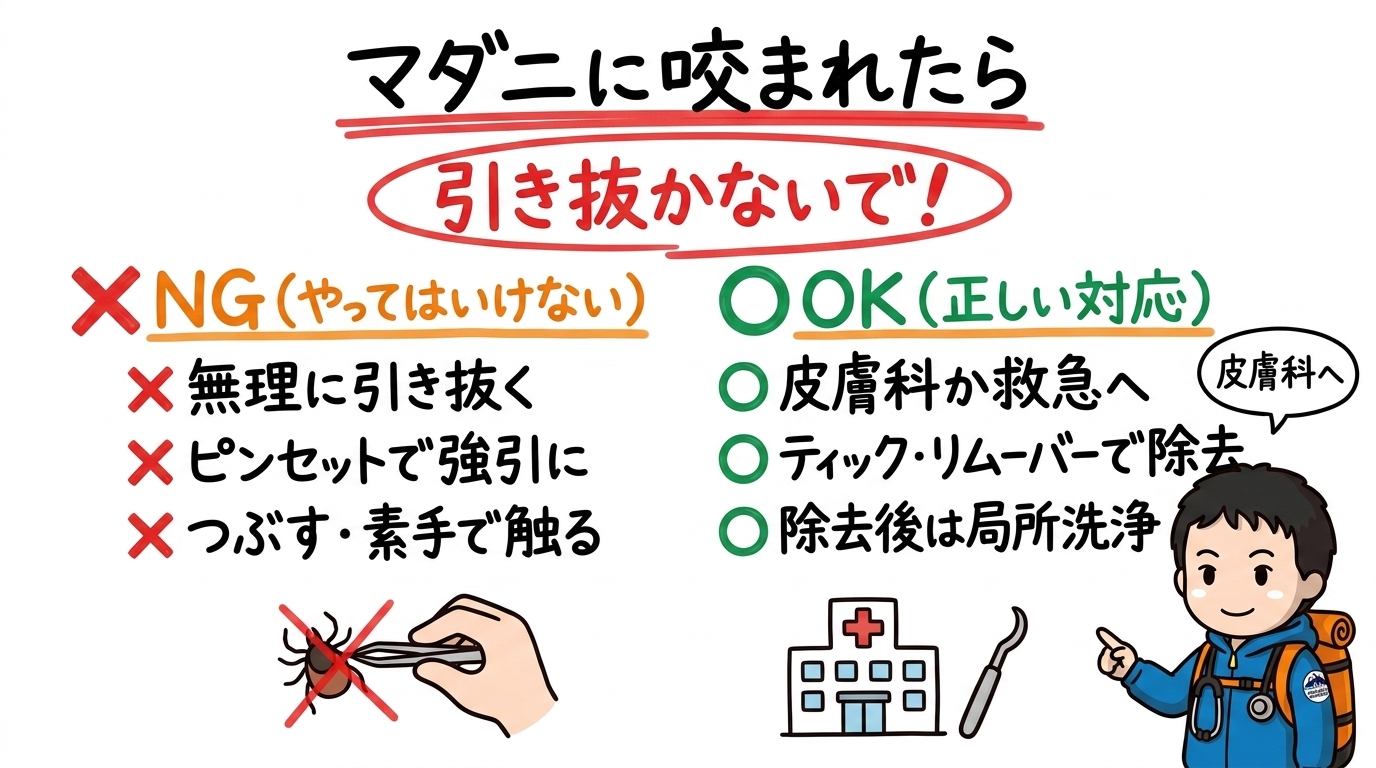

- ピンセットで強引に引っ張る → 口器が皮膚に残って化膿の原因になる
- つぶす → マダニ体内のウイルスや細菌が逆流して感染リスクが上がる
- 皮膚科または救急で除去してもらう(鉗子で根元を把持して垂直に抜去するのが定石)
- ティック・リムーバー(市販の専用器具)の使用も可。
- おすすめはティックツイスターです。簡単に除去できます。
\ 最強のマダニ除去ツール /
除去後は局所をよく洗浄します。
可能なら咬着していたマダニは保存しておくと、種同定の助けになります。
発熱などの症状が見られた時点で医療機関を受診して、「いつどこの山に入ったのか」を伝えましょう。
下山後2〜4週間の経過観察
マダニに噛まれたとしても感染率は低いので、すぐに予防的抗生剤は不要です。
下山後、特に2週間以内に発熱(38℃以上)が出たら必ず受診してください。
そして受診時には、必ず「いつ・どこの山に登ったか」「マダニに咬まれたかもしれない」と伝えてください。
これだけで医師の鑑別精度がまったく変わります。
まとめ — 知識は最大の予防
まとめです!
5つの病気を駆け足で見てきましたが、ついてきていますか?
最後にもう一度、山岳医としてお伝えしたいことを整理しておきます。
- ワクチンがあるのはTBE(ダニ媒介脳炎)だけ。それ以外は予防と早期受診がすべて
- 関東以西の登山後の発熱ならSFTSと日本紅斑熱を疑う。
- ツツガムシは全国の草地にいる。診断さえつけば特効薬あり。
- 北海道ならライム病とTBE(ダニ媒介脳炎)を疑う。
- ダニ媒介脳炎ワクチン(TicoVac®)の接種は北海道に通う登山者に検討の価値あり
- 共通予防:長袖長ズボン+忌避剤+下山後の全身チェック
- 咬まれたら早めに病院 or ティックツイスターで除去。
- 下山後の発熱は、すぐに受診して登山歴を伝える。
マダニ感染症対策は、
- まずは予防
- 発症してしまったら早期受診
の2つです。
そして、その両方を支えるのが「正しい知識」です。
知っていることで守れる命は確実にあります。正しい知識を身に着けて、安全に登山を楽しんで下さい!
以上です。最後まで閲覧いただきありがとうございました!
免責事項
本記事は、登山者向けの一般的な医学情報の提供を目的としています。個別の症状や治療方針については、必ず医療機関を受診し、主治医の判断を仰いでください。記事内で言及している治療薬・ワクチン(ファビピラビル、ドキシサイクリン、TicoVac®など)の使用は、医師の処方・接種が必須です。記載内容は2026年5月時点で確認可能な文献に基づいていますが、最新の知見と異なる可能性があります。図表は各図のキャプションに記載した出典(JIHS/IASR)からの引用であり、原典の最新版をあわせてご参照ください。本記事の情報を用いた行動の結果について、筆者および当ブログは一切の責任を負いません。


コメント